晚上吃宵夜雖然是一件很幸福的事,但許多疾病的問題常是從每晚的幸福時光「宵夜」而來……屏東一名67歲婦女,晚上12點跟先生一起看電視吃宵夜,突然出現半邊無力、不能講話等狀況,所幸家屬馬上撥打119送急診,醫院經評估後研判是急性腦中風,緊急施打靜脈血栓溶解劑,住院一週已無大礙。
台灣每年約新增3萬人罹患腦中風、並有約1萬多人死於腦血管疾病,腦中風問題通常來得又急又快,出現症狀之後,每晚一分鐘治療就會死190萬個腦細胞,愈早就醫,救回腦細胞的機率愈高,愈有機會降低失能的發生!「盡快撥打119」成為腦中風與時間賽跑的關鍵,除了能快速啟動醫院的中風團隊運作,還能節省急診檢傷時間。
腦中風到底有多可怕?什麼時候應該打119?自行就醫跟打119有什麼不同?以下由衛生福利部屏東醫院神經內科主治醫師林勳章,以及員林基督教醫院神經醫學中心主任林君襄醫師為大家解答!
獨居老人要注意!隨時觀察身體狀況,親友小心突發問題
「簡單來說,腦中風可能是因局部的腦血管出血或阻塞,造成腦部的血液循環有問題,受損的腦神經對應到身體的功能,受到影響開始出現障礙。像是上述的案例,其實是傷到左腦的語言區,以及控制肢體的區域,才會突然半邊無力、無法言語。」林勳章進一步說明:「一般來說,阻塞型中風比出血型多,比例大概8:2,這兩種型態要看腦部受損的範圍大小,決定中風的嚴重程度。而小中風即是範圍不超過1.5cm的中風,位置很小、或是發生在小血管,所以影響大腦的問題也比較小。」
林勳章醫師舉例,「曾有一名66歲的獨居老人,朋友發現他兩天沒出門了,到他家後發現人倒在地上爬不起來,大小便失禁,雖立即打119掛急診,確定是腦中風也啟動了急救流程,但因延誤就醫,腦細胞壞死很多,而讓腦部受損範圍擴大,未來恐怕行動都需仰賴輪椅。」這也是腦中風必須要盡快就醫治療的原因,避免因為腦細胞受到永久性傷害,釀成終生殘障失能或死亡等風險。
微小症狀別輕忽!這些族群腦中風的危險機率更高
腦中風通常都是突然發生,症狀大部分以身體半邊無力為主,或是突然發生失語症、講話讓人聽不懂、無法正常溝通、口齒不清等,難以判別病因時,則需要經過CT電腦斷層掃描做影像判別。「若是中風問題在小腦上,症狀會以暈眩、步態不穩為主,不會有明顯的半邊無力狀態。所以若是有突發性問題,還是鼓勵民眾快送急診交由專業醫師判斷處理!」林君襄呼籲民眾有問題要盡快到醫院急診,「千萬不要以為睡一覺就會好,反而會愈變愈嚴重、錯失黃金救援時間!」
「而腦中風的高危險族群,除了年紀愈來愈大、血管容易阻塞的年長者之外,具家族病史、罹患三高(高血壓、高血脂、高血糖)、心律不整、心房顫動等族群,容易引起心因性中風,而且中風機率會比一般人高4~8倍。」林君襄說明腦中風的高危險族群,平常要注意飲食、運動、控制三高之外,如果是心律不整、心房顫動等族群,也要跟專業醫師討論、按時吃藥預防中風。
若不清楚自己是否屬於高風險族群,可用以下評估表辨識,只要符合任三項內容,就應該安排至相關科別追蹤檢查:
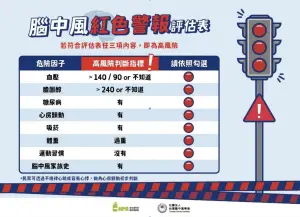
▲只要符合任三項內容,就應該安排至相關科別追蹤檢查。(圖/衛生福利部國民健康署網站)
延誤就醫難醫治!把握黃金搶救時機
林勳章提醒:「通常家屬對於撥打119會比較保守,是因為不敢確定是不是腦中風?也不知道哪些情況要緊急處理,或是可能症狀輕微就不敢打119。其實,大家可以掌握腦中風學會推出的簡單口訣:『微笑、舉手、說你好』來判斷病人是否屬於急性腦中風?如有出現任一症狀,快打119就對了!」
微笑:請病人微笑,觀察兩側表情是否對稱
舉手:病人平舉雙臂,是否會無力下垂
說你好:病人是否口齒不清或無法表達
快打119:記下腦中風發作時間,立刻打119送醫治療,把握搶救黃金時間
腦中風發作一週內還是急性期,隨時有可能再度惡化、阻塞愈來愈多,需住院觀察。目前治療方式主要有靜脈血栓溶解劑、動脈血栓移除2種,「靜脈血栓溶解劑僅能在4.5小時內施打,而動脈血栓移除手術則是在24小時內,把大腦裡面的血栓夾出來、讓血管可以暢通。這兩種治療方式,目前健保都有給付。」林勳章醫師最後呼籲:「只要盡早送醫,醫師就能做更好的治療,且治療選擇也比較多,對病人預後有極大幫助!」
另外,根據部屏的平均資料則指出,在110個病人中,於4.5小時內到院就醫僅有50人,其中僅有8人施打靜脈血栓溶解劑;等於約有55%的病人來不及評估施打。超過半數以上的人,都沒有在黃金時間內送到醫院,導致無法接受良好的治療。因此,及早發現以上症狀、快打119,是治療腦中風的重要關鍵!
為什麼中風需要打119就醫?
林勳章表示,腦中風應打119由救護車送醫,一是為了搶黃金時間,二是不是每家醫院都有能力救治腦中風病患,自行就醫可能選錯醫院,延誤治療。
119急救送醫與自行就醫過程對照表:
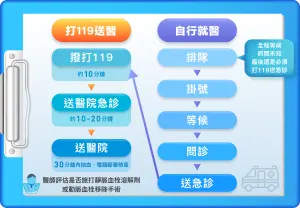
▲119急救送醫與自行就醫過程對照表。(圖/康健雜誌整理)
但若是自行就醫,前往的醫院可能無法施打靜脈血栓溶解劑,導致延誤最佳治療時間,讓治療選項變少,影響預後。

▲員林基督教醫院神經醫學中心主任 林君襄醫師/衛生福利部屏東醫院神經內科主治醫師 林勳章。(圖/醫師提供)
台灣每年約新增3萬人罹患腦中風、並有約1萬多人死於腦血管疾病,腦中風問題通常來得又急又快,出現症狀之後,每晚一分鐘治療就會死190萬個腦細胞,愈早就醫,救回腦細胞的機率愈高,愈有機會降低失能的發生!「盡快撥打119」成為腦中風與時間賽跑的關鍵,除了能快速啟動醫院的中風團隊運作,還能節省急診檢傷時間。
腦中風到底有多可怕?什麼時候應該打119?自行就醫跟打119有什麼不同?以下由衛生福利部屏東醫院神經內科主治醫師林勳章,以及員林基督教醫院神經醫學中心主任林君襄醫師為大家解答!
獨居老人要注意!隨時觀察身體狀況,親友小心突發問題
我是廣告 請繼續往下閱讀
林勳章醫師舉例,「曾有一名66歲的獨居老人,朋友發現他兩天沒出門了,到他家後發現人倒在地上爬不起來,大小便失禁,雖立即打119掛急診,確定是腦中風也啟動了急救流程,但因延誤就醫,腦細胞壞死很多,而讓腦部受損範圍擴大,未來恐怕行動都需仰賴輪椅。」這也是腦中風必須要盡快就醫治療的原因,避免因為腦細胞受到永久性傷害,釀成終生殘障失能或死亡等風險。
微小症狀別輕忽!這些族群腦中風的危險機率更高
腦中風通常都是突然發生,症狀大部分以身體半邊無力為主,或是突然發生失語症、講話讓人聽不懂、無法正常溝通、口齒不清等,難以判別病因時,則需要經過CT電腦斷層掃描做影像判別。「若是中風問題在小腦上,症狀會以暈眩、步態不穩為主,不會有明顯的半邊無力狀態。所以若是有突發性問題,還是鼓勵民眾快送急診交由專業醫師判斷處理!」林君襄呼籲民眾有問題要盡快到醫院急診,「千萬不要以為睡一覺就會好,反而會愈變愈嚴重、錯失黃金救援時間!」
「而腦中風的高危險族群,除了年紀愈來愈大、血管容易阻塞的年長者之外,具家族病史、罹患三高(高血壓、高血脂、高血糖)、心律不整、心房顫動等族群,容易引起心因性中風,而且中風機率會比一般人高4~8倍。」林君襄說明腦中風的高危險族群,平常要注意飲食、運動、控制三高之外,如果是心律不整、心房顫動等族群,也要跟專業醫師討論、按時吃藥預防中風。
若不清楚自己是否屬於高風險族群,可用以下評估表辨識,只要符合任三項內容,就應該安排至相關科別追蹤檢查:

延誤就醫難醫治!把握黃金搶救時機
林勳章提醒:「通常家屬對於撥打119會比較保守,是因為不敢確定是不是腦中風?也不知道哪些情況要緊急處理,或是可能症狀輕微就不敢打119。其實,大家可以掌握腦中風學會推出的簡單口訣:『微笑、舉手、說你好』來判斷病人是否屬於急性腦中風?如有出現任一症狀,快打119就對了!」
微笑:請病人微笑,觀察兩側表情是否對稱
舉手:病人平舉雙臂,是否會無力下垂
說你好:病人是否口齒不清或無法表達
快打119:記下腦中風發作時間,立刻打119送醫治療,把握搶救黃金時間
腦中風發作一週內還是急性期,隨時有可能再度惡化、阻塞愈來愈多,需住院觀察。目前治療方式主要有靜脈血栓溶解劑、動脈血栓移除2種,「靜脈血栓溶解劑僅能在4.5小時內施打,而動脈血栓移除手術則是在24小時內,把大腦裡面的血栓夾出來、讓血管可以暢通。這兩種治療方式,目前健保都有給付。」林勳章醫師最後呼籲:「只要盡早送醫,醫師就能做更好的治療,且治療選擇也比較多,對病人預後有極大幫助!」
另外,根據部屏的平均資料則指出,在110個病人中,於4.5小時內到院就醫僅有50人,其中僅有8人施打靜脈血栓溶解劑;等於約有55%的病人來不及評估施打。超過半數以上的人,都沒有在黃金時間內送到醫院,導致無法接受良好的治療。因此,及早發現以上症狀、快打119,是治療腦中風的重要關鍵!
為什麼中風需要打119就醫?
林勳章表示,腦中風應打119由救護車送醫,一是為了搶黃金時間,二是不是每家醫院都有能力救治腦中風病患,自行就醫可能選錯醫院,延誤治療。
119急救送醫與自行就醫過程對照表:

但若是自行就醫,前往的醫院可能無法施打靜脈血栓溶解劑,導致延誤最佳治療時間,讓治療選項變少,影響預後。




