新冠病毒在全球肆虐三年,預防新冠肺炎已經成為國民運動,但反觀另一個被政府明訂為第四類法定傳染病-侵襲性肺炎鏈球菌感染症卻常被輕忽,口罩解封後民眾紛紛安排出國旅遊,因此預防肺炎鏈球菌感染不僅在國內要注意,出國遊玩也需加強防範!
侵襲性肺炎鏈球菌被世界衛生組織(WHO)列為抗藥性高的「超級細菌」,其抗藥性菌株呈現逐漸增加的趨勢,成為臨床治療的一大難題。反觀台灣的現況,肺炎長年位居台灣疾病死亡人數第三位,肺炎鏈球菌也是台灣社區型肺炎中主要的致病菌,因治療困難度增加,更需要民眾及早預防!
然而肺炎鏈球菌又分成很多種血清型,民眾無法辨別也欠缺相關預防意識,為了幫助民眾建立正確觀念,台中榮總兒童感染科醫師陳伯彥以及台灣感染症醫學會秘書長黃建賢、台灣家庭醫學醫學會預防保健暨慢性病防治委員會主委吳至行,特別針對肺炎鏈球菌做精闢的衛教解說。
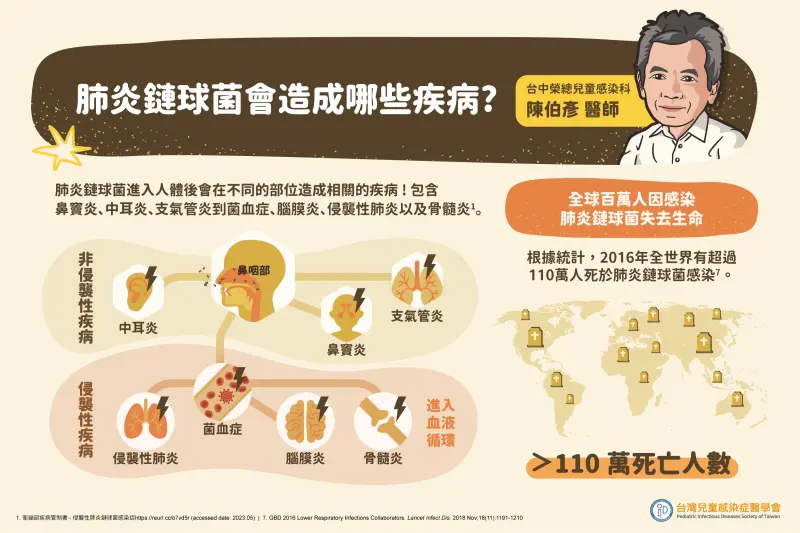
Q1 :肺炎鏈球菌會造成什麼疾病?這些疾病有多嚴重?
陳伯彥:勿小看肺炎鏈球菌!嚴重恐導致菌血症、腦膜炎 引發生命危險
陳伯彥醫師表示,肺炎鏈球菌有時候比較輕微的話會造成肺部發炎、一些無菌部位感染、軟組織感染、鼻竇炎、中耳炎,但很多時候會造成侵襲性感染,就很可能導致敗血症、腦膜炎,或是腹膜炎等,或是肺部嚴重感染引發呼吸衰竭,進而引發生命危險。根據統計資料,2016年全世界有超過110萬人死於肺炎鏈球菌感染。2019-2021年間,肺炎高居國人十大死因第三名,台灣肺炎每年死亡人數超過1萬人,社區型肺炎中有23%的致病菌就是肺炎鏈球菌。
Q2:肺炎鏈球菌的傳染途徑及來源?誰是感染肺炎鏈球菌的高風險族群?
黃建賢:透過飛沫傳染給其他人,幼童、年長者屬高風險,還有18-64歲有慢性病族群,如糖尿病、慢性肺病等患者感染風險高!
黃建賢醫師指出,肺炎鏈球菌會潛伏在鼻咽和喉嚨的地方,它可以透過自體傳播或是呼吸道上的飛沫傳染給其他人,因而導致各種疾病,像是老年人、小朋友,以及相對抵抗力比較弱的慢性疾病患者,都是可能受到感染的高風險族群。黃建賢進一步提到,民眾如果到人潮擁擠的地方,或是醫療院所就醫,都有可能被感染。
因此18-64歲高風險族群更應該加強預防感染的發生,全球慢性阻塞性肺病倡議組織(GOLD)建議,19-64歲成人且有慢性肺病(包括COPD、肺氣腫及氣喘)、吸菸、器官移植等情形,建議依醫囑接種肺炎鏈球菌疫苗,幫助減少肺炎的發生與惡化。美國CDC、美國糖尿病衛教協會以及中華民國糖尿病學會皆呼籲,糖尿病病友免疫系統較難抵抗感染,建議依醫囑施打肺炎鏈球菌疫苗以協助誘發免疫反應,達到預防疾病的較佳保護。

▲18-64歲有危險因子族群感染風險更會加倍,吸菸者感染風險可達五倍、高飲酒量可達八倍,氣喘、糖尿病、慢性心臟病及慢性肺病等慢性疾病的感染風險最高可達十倍。(圖/品牌提供)
吳至行:血清型3特性頑強須嚴防! 血清型3是台灣重要致病血清型
吳至行醫師表示,肺炎鏈球菌有約92種血清型,就像是一個家族,但是最常造成人類感染的有30種左右。其中血清型3的莢膜較為特殊,比其他血清型厚,可以對抗免疫細胞的吞噬作用; 且與其他血清型相比,血清型3生長過程可釋放更多的多醣體,抑制免疫反應。
根據統計資料指出從2008年至今,肺炎鏈球菌血清型3仍佔台灣成人侵襲性肺炎鏈球菌感染症約10%,而且是65歲以上侵襲性肺炎鏈球菌感染症患者中長年排名前三名的致病血清型別。台灣最新本土研究指出,2012-2021年間台灣肺炎鏈球菌血清型3造成的感染中,高風險族群或65歲以上老人,其死亡風險較高,腎臟疾病、糖尿病、惡性腫瘤與免疫不全等共病族群,容易引發嚴重併發症或提高死亡風險,因此血清型3的預防不可輕忽,要嚴加預防!
Q4:國際旅遊復甦正逢旺季,民眾要如何做好防疫安全呢?
吳至行:搭飛機易被傳染疾病!依醫囑施打肺炎鏈球菌疫苗再出國
受到新冠疫情影響,關了三年的民眾,好不容易要出國去,但如果因為不小心生病,在國外就醫將會非常不方便跟掃興,吳至行醫師提醒民眾,出國搭乘飛機,密閉空間是最容易傳染疾病的途徑,所以戴口罩跟洗手等基本防疫措施千萬不能忘,出國前也應該增加自身的保護力,像是肺炎鏈球菌在國外也是很盛行,尤其日本、中國、香港等亞洲地區,歐美地區的美國和英國,也都是肺炎鏈球菌血清型3常見的區域,因此呼籲民眾,不管中、老年人,都應該要依醫囑施打肺炎鏈球菌疫苗後再出國,不然因為疾病感染,影響好不容易規劃的旅程就得不償失了!
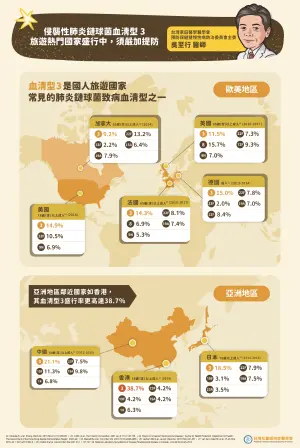
▲根據調查顯示,鄰近國家如中國及香港的成人血清型3盛行率分別高達21.7%與38.7%,國人最愛前往的日本也高達18.5%,美英法等歐美地區,血清型3盛行率皆達10%以上。(圖/品牌提供)
吳至行:建議優先接種13價或15價肺炎鏈球菌結合型疫苗,再接續接種23價多醣體疫苗,幫助延長保護。
吳至行醫師表示我國現行核准的肺炎鏈球菌疫苗有3種,其中包含23價肺炎鏈球菌多醣體疫苗(PPSV23)、13價肺炎鏈球菌結合型疫苗(PCV13),以及最新型 15 價肺炎鏈球菌結合型疫苗(PCV15)。多醣體疫苗跟結合型疫苗的差異在於後者能協助誘發免疫記憶,可以有較長期的保護力。而15價肺炎鏈球菌結合型疫苗(PCV15),相較13價疫苗,多涵蓋兩種血清型:22F及33F。
提到如何挑選疫苗,吳至行建議,如果未曾施打過肺炎鏈球菌疫苗,建議諮詢醫師後,從結合型疫苗開始做選擇,現有疫苗中13價以及15價分別為結合型疫苗,再以23價多醣體疫苗做加強,就像新冠疫苗一樣,透過追加劑幫助延長保護時效。
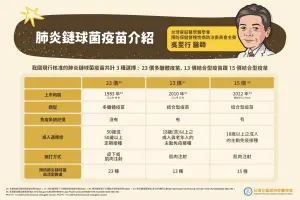
▲我國現行核准的肺炎鏈球菌疫苗。(圖/品牌提供) 
▲2023台灣家醫醫學會成人預防接種建議時程表。(圖/品牌提供)
黃建賢:應積極預防主動諮詢!侵襲性肺炎鏈球菌易有抗藥性,依醫囑打疫苗才能幫助防疫佈局!
黃建賢醫師也點出,治療需要長時間,所以藥物用久了可能會產生抗藥性,而且細菌會互相傳遞抗藥基因,導致抗藥性增加,有時候甚至會養出一些超級細菌,導致醫師在不知道病人感染有抗藥性的細菌,會有用藥無效的治療,避免這種狀況發生,建議民眾更積極預防,這時候依醫囑施打疫苗幫助防疫佈局,就顯得格外重要了!陳伯彥也提醒,要有好的預防效果,還是需要從日常戴口罩的良好習慣建立,並且積極做好傳染病預防措施。
Q7:感染侵襲性肺炎鏈球菌的臨床案例分享
醫師:車禍導致腦膜炎反覆復發 未打疫苗痛失保護力
黃建賢醫師分享,曾經有位出過車禍的病人,在意外中撞斷了鼻子,導致腦脊髓液滲漏,但多年來一直以為是單純的流鼻水,結果因為鼻腔裡面有肺炎鏈球菌,導致感染變成腦膜炎,而且每幾年都會發作幾次,嚴重甚至會半昏迷,所幸在黃建賢醫師的檢查下,發現顱骨有裂縫,開刀治療後,才讓他遠離多次因肺炎鏈球菌所引發的腦膜炎危機。
吳至行醫師也分享,臨床上遇過一位六十多歲的女性,平時沒有嚴重的三高問題,有接種過流感疫苗與新冠疫苗,但是沒有施打肺炎鏈球菌疫苗,結果從感冒到引發肺炎,最後在一周內發展成了腦膜炎,最終纏鬥了幾日仍不幸離世,讓家屬都非常震驚。肺炎鏈球菌無孔不入的傳染,容易發生措手不及的感染症,民眾應積極預防,主動諮詢醫師並施打疫苗,做好預防肺炎鏈球菌侵襲性疾病的準備。
提醒民眾,和任何疫苗一樣,接種肺炎鏈球菌疫苗不一定能對所有的接種者產生保護作用。常見不良反應包括:注射部位不適,或頭痛、肌痛等。如有任何醫療疑問,請務必洽詢專業醫療人員。
我是廣告 請繼續往下閱讀
然而肺炎鏈球菌又分成很多種血清型,民眾無法辨別也欠缺相關預防意識,為了幫助民眾建立正確觀念,台中榮總兒童感染科醫師陳伯彥以及台灣感染症醫學會秘書長黃建賢、台灣家庭醫學醫學會預防保健暨慢性病防治委員會主委吳至行,特別針對肺炎鏈球菌做精闢的衛教解說。
Q1 :肺炎鏈球菌會造成什麼疾病?這些疾病有多嚴重?
陳伯彥:勿小看肺炎鏈球菌!嚴重恐導致菌血症、腦膜炎 引發生命危險
陳伯彥醫師表示,肺炎鏈球菌有時候比較輕微的話會造成肺部發炎、一些無菌部位感染、軟組織感染、鼻竇炎、中耳炎,但很多時候會造成侵襲性感染,就很可能導致敗血症、腦膜炎,或是腹膜炎等,或是肺部嚴重感染引發呼吸衰竭,進而引發生命危險。根據統計資料,2016年全世界有超過110萬人死於肺炎鏈球菌感染。2019-2021年間,肺炎高居國人十大死因第三名,台灣肺炎每年死亡人數超過1萬人,社區型肺炎中有23%的致病菌就是肺炎鏈球菌。
Q2:肺炎鏈球菌的傳染途徑及來源?誰是感染肺炎鏈球菌的高風險族群?
黃建賢:透過飛沫傳染給其他人,幼童、年長者屬高風險,還有18-64歲有慢性病族群,如糖尿病、慢性肺病等患者感染風險高!
黃建賢醫師指出,肺炎鏈球菌會潛伏在鼻咽和喉嚨的地方,它可以透過自體傳播或是呼吸道上的飛沫傳染給其他人,因而導致各種疾病,像是老年人、小朋友,以及相對抵抗力比較弱的慢性疾病患者,都是可能受到感染的高風險族群。黃建賢進一步提到,民眾如果到人潮擁擠的地方,或是醫療院所就醫,都有可能被感染。
因此18-64歲高風險族群更應該加強預防感染的發生,全球慢性阻塞性肺病倡議組織(GOLD)建議,19-64歲成人且有慢性肺病(包括COPD、肺氣腫及氣喘)、吸菸、器官移植等情形,建議依醫囑接種肺炎鏈球菌疫苗,幫助減少肺炎的發生與惡化。美國CDC、美國糖尿病衛教協會以及中華民國糖尿病學會皆呼籲,糖尿病病友免疫系統較難抵抗感染,建議依醫囑施打肺炎鏈球菌疫苗以協助誘發免疫反應,達到預防疾病的較佳保護。

吳至行:血清型3特性頑強須嚴防! 血清型3是台灣重要致病血清型
吳至行醫師表示,肺炎鏈球菌有約92種血清型,就像是一個家族,但是最常造成人類感染的有30種左右。其中血清型3的莢膜較為特殊,比其他血清型厚,可以對抗免疫細胞的吞噬作用; 且與其他血清型相比,血清型3生長過程可釋放更多的多醣體,抑制免疫反應。
根據統計資料指出從2008年至今,肺炎鏈球菌血清型3仍佔台灣成人侵襲性肺炎鏈球菌感染症約10%,而且是65歲以上侵襲性肺炎鏈球菌感染症患者中長年排名前三名的致病血清型別。台灣最新本土研究指出,2012-2021年間台灣肺炎鏈球菌血清型3造成的感染中,高風險族群或65歲以上老人,其死亡風險較高,腎臟疾病、糖尿病、惡性腫瘤與免疫不全等共病族群,容易引發嚴重併發症或提高死亡風險,因此血清型3的預防不可輕忽,要嚴加預防!
Q4:國際旅遊復甦正逢旺季,民眾要如何做好防疫安全呢?
吳至行:搭飛機易被傳染疾病!依醫囑施打肺炎鏈球菌疫苗再出國
受到新冠疫情影響,關了三年的民眾,好不容易要出國去,但如果因為不小心生病,在國外就醫將會非常不方便跟掃興,吳至行醫師提醒民眾,出國搭乘飛機,密閉空間是最容易傳染疾病的途徑,所以戴口罩跟洗手等基本防疫措施千萬不能忘,出國前也應該增加自身的保護力,像是肺炎鏈球菌在國外也是很盛行,尤其日本、中國、香港等亞洲地區,歐美地區的美國和英國,也都是肺炎鏈球菌血清型3常見的區域,因此呼籲民眾,不管中、老年人,都應該要依醫囑施打肺炎鏈球菌疫苗後再出國,不然因為疾病感染,影響好不容易規劃的旅程就得不償失了!

吳至行:建議優先接種13價或15價肺炎鏈球菌結合型疫苗,再接續接種23價多醣體疫苗,幫助延長保護。
吳至行醫師表示我國現行核准的肺炎鏈球菌疫苗有3種,其中包含23價肺炎鏈球菌多醣體疫苗(PPSV23)、13價肺炎鏈球菌結合型疫苗(PCV13),以及最新型 15 價肺炎鏈球菌結合型疫苗(PCV15)。多醣體疫苗跟結合型疫苗的差異在於後者能協助誘發免疫記憶,可以有較長期的保護力。而15價肺炎鏈球菌結合型疫苗(PCV15),相較13價疫苗,多涵蓋兩種血清型:22F及33F。
提到如何挑選疫苗,吳至行建議,如果未曾施打過肺炎鏈球菌疫苗,建議諮詢醫師後,從結合型疫苗開始做選擇,現有疫苗中13價以及15價分別為結合型疫苗,再以23價多醣體疫苗做加強,就像新冠疫苗一樣,透過追加劑幫助延長保護時效。


黃建賢:應積極預防主動諮詢!侵襲性肺炎鏈球菌易有抗藥性,依醫囑打疫苗才能幫助防疫佈局!
黃建賢醫師也點出,治療需要長時間,所以藥物用久了可能會產生抗藥性,而且細菌會互相傳遞抗藥基因,導致抗藥性增加,有時候甚至會養出一些超級細菌,導致醫師在不知道病人感染有抗藥性的細菌,會有用藥無效的治療,避免這種狀況發生,建議民眾更積極預防,這時候依醫囑施打疫苗幫助防疫佈局,就顯得格外重要了!陳伯彥也提醒,要有好的預防效果,還是需要從日常戴口罩的良好習慣建立,並且積極做好傳染病預防措施。
Q7:感染侵襲性肺炎鏈球菌的臨床案例分享
醫師:車禍導致腦膜炎反覆復發 未打疫苗痛失保護力
黃建賢醫師分享,曾經有位出過車禍的病人,在意外中撞斷了鼻子,導致腦脊髓液滲漏,但多年來一直以為是單純的流鼻水,結果因為鼻腔裡面有肺炎鏈球菌,導致感染變成腦膜炎,而且每幾年都會發作幾次,嚴重甚至會半昏迷,所幸在黃建賢醫師的檢查下,發現顱骨有裂縫,開刀治療後,才讓他遠離多次因肺炎鏈球菌所引發的腦膜炎危機。
吳至行醫師也分享,臨床上遇過一位六十多歲的女性,平時沒有嚴重的三高問題,有接種過流感疫苗與新冠疫苗,但是沒有施打肺炎鏈球菌疫苗,結果從感冒到引發肺炎,最後在一周內發展成了腦膜炎,最終纏鬥了幾日仍不幸離世,讓家屬都非常震驚。肺炎鏈球菌無孔不入的傳染,容易發生措手不及的感染症,民眾應積極預防,主動諮詢醫師並施打疫苗,做好預防肺炎鏈球菌侵襲性疾病的準備。
提醒民眾,和任何疫苗一樣,接種肺炎鏈球菌疫苗不一定能對所有的接種者產生保護作用。常見不良反應包括:注射部位不適,或頭痛、肌痛等。如有任何醫療疑問,請務必洽詢專業醫療人員。