我是廣告 請繼續往下閱讀
整理/癌症希望基金會
在台灣,每年約2,400人罹患膀胱癌,雖然不在十大癌症排名之列,卻造成1,000多人喪命,是國人的健康殺手之一。膀胱癌最常見的症狀是無痛血尿,沒有吃紅色火龍果卻解出像西瓜汁的粉紅尿,可能是膀胱發出的警訊,應盡速就醫檢查!
臺北榮總泌尿部主治醫師魏子鈞解釋:人體的尿液是由腎臟製造,經過輸尿管,最後儲存在膀胱;這一系列的表皮,就稱做「泌尿上皮」。一般而言長在膀胱裡面的癌症就是膀胱癌,但當中約有90%就是這種「泌尿上皮癌」,其他還有鱗狀上皮細胞癌、腺癌、小細胞癌等,治療不盡相同。

染髮罹患膀胱癌?抽菸風險性更高!
許多人都認為染髮會導致膀胱癌? 這是因為染髮劑若含有PPD(對位次酚二胺)、PTD(對位甲苯二胺)等致癌物,長期接觸這些致癌物或有毒的化學染料,罹患膀胱癌的風險會較高。
除此之外,膀胱癌的危險因子還包括抽菸、飲用遭砷污染的水源、膀胱發炎與感染、家族史、食品添加物、輻射或化療等;其中以「抽菸」的風險性最高,癮君子應趕快戒菸。

出現粉紅色「西瓜尿」七成為表淺性膀胱癌
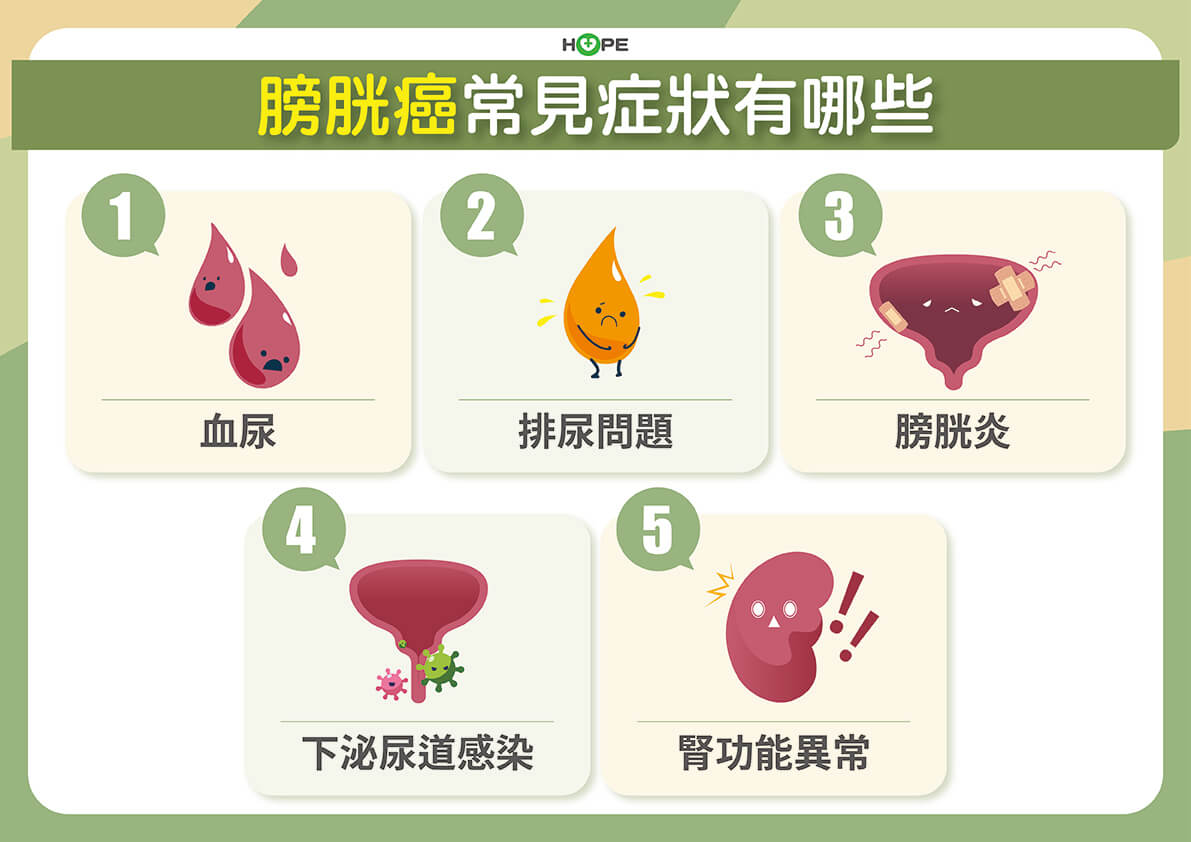
膀胱癌好發於年長者,台灣初次診斷的膀胱癌病人多為75歲以上。常見的症狀有血尿、排尿困難、膀胱炎、下泌道感染及腎臟功能異常等,尤其出現無痛性的血尿要特別小心。
魏子鈞說:若是攝取紅色的食物,像是火龍果後解尿帶點紅,是正常的,沒有吃這些食物,尿液卻出現像粉紅色的西瓜汁,要特別小心。膀胱癌的病人出現「西瓜尿」,約有七成是表淺性膀胱癌。
膀胱癌依侵犯的程度分為零期到第四期,零到一期為表淺性,第二到三期為侵犯型,第四期是高惡度型。膀胱癌的腫瘤大小、侵犯的深度,會影響存活率及治療策略。
膀胱癌容易復發!癌細胞春風吹又生
魏子鈞形容說:「膀胱的癌細胞就像植物生長一樣,根長到多深,代表嚴重程度。」當癌細胞還在或是穿透膀胱表面的黏膜層,是表淺性,為零到一期,這時就像「牆壁表層長壁癌,只要刮除、粉刷牆壁;把膀胱的腫瘤用內視鏡刮除,再加上灌局部的化療藥物或卡介苗,不用切除膀胱。」
若是癌細胞的「根」已深入肌肉層,或是穿出肌肉層,侵犯至附近器官、淋巴結,是侵犯型,為第二到三期。魏子鈞表示:此時如同「壁癌已侵蝕水泥,甚至已鋼筋裸露,無法只用刮除,必須將整個膀胱切除了。」

進行根除性膀胱切除的病人,可以先化療再開刀,術後再視病理報告,考慮是否做化療及免疫等輔助治療,可以降低復發及轉移風險。不過,膀胱癌的特色是多發性,就像蒲公英散飛出去後落地生根,會長很多顆,也容易復發。
魏子鈞說:「因為復發機率高,我們最擔心的不是復發,怕的是復發卻不知道。」如果復發的癌細胞還在表淺層,只要局部刮除和灌藥,可以繼續保留膀胱。若是未及時發現,癌細胞已侵犯至肌肉層,就得切除膀胱甚至已無法手術,所以治療後要密切追蹤。
轉移晚期膀胱癌 治療新法現生機
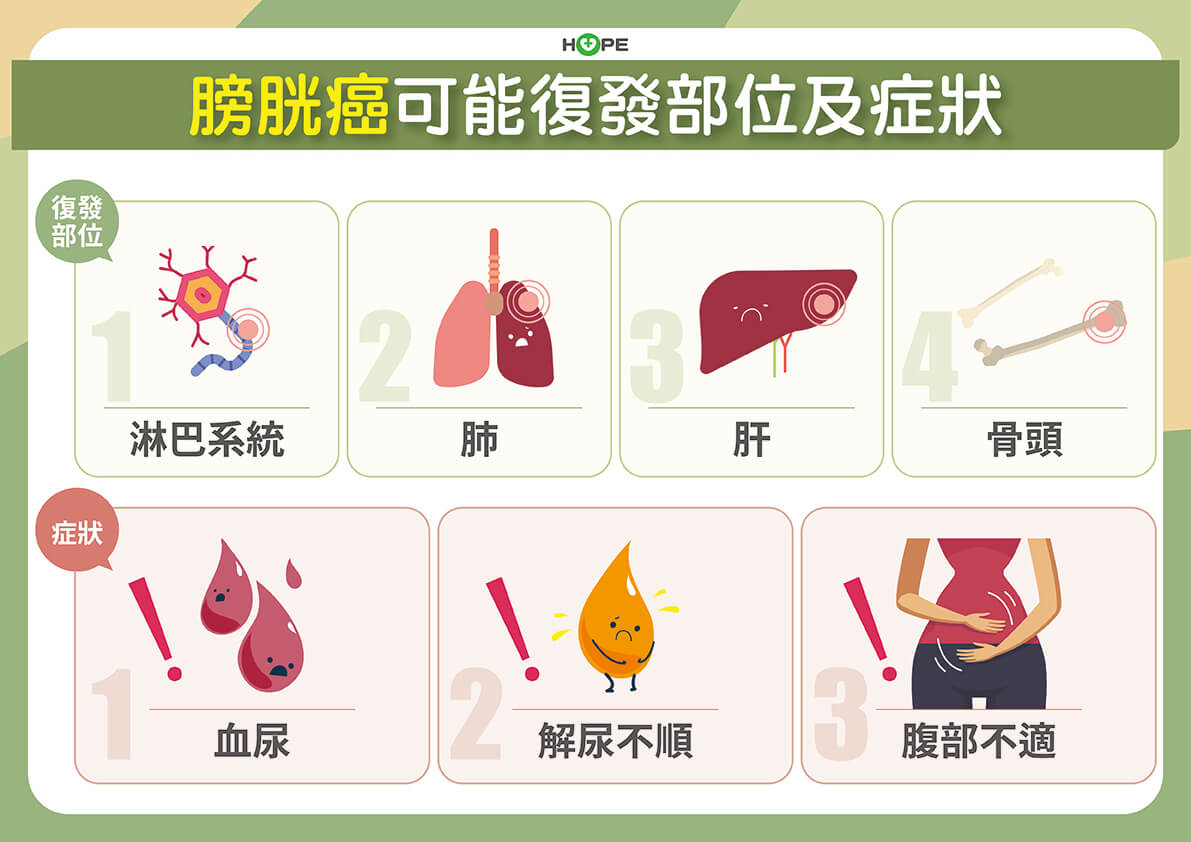
癌細胞侵犯到骨盆腔壁、遠端淋巴結,或是肝、肺、骨頭等轉移,是高惡性度,為第四期。此時無法開刀根除所有病灶,是以化療、免疫及標靶治療等為主。
臺大腫瘤醫學部主治醫師蔡育傑指出,過去漫長的幾十年,醫界對轉移或復發轉移的晚期膀胱癌病人只有化療一途,無法化療時就會陷入困境。2016年以後免疫治療躍上台面,為這群病人找到出路。
化療後再免疫 療效最大化
不過,目前復發轉移的晚期膀胱癌還是以化療為主。第一線先做化療,穩定時接著做「維持性免疫治療」,可降低化療毒性也讓療效最大化;或針對PD-L1高表現者直接使用免疫藥物也是治療選擇之一。
蔡育傑說,膀胱癌的治療方法愈來愈多,化療、免疫治療都無效者,第二線的治療還有標靶藥物可使用,轉移性晚期膀胱癌的病人中,約10%具有FGFR基因突變,使用特定標靶藥物,也有不錯的療效。
目前還有一種抗體藥物複合體(ADC)在進行臨床試驗,國外初步報告發現,此藥物對化療、免疫、標靶都無效的病人,效果非常好,台灣已進入第三期臨床試驗,也為膀胱癌的治療帶來新希望,病人千萬不要放棄。

以上新聞文字、照片屬《今健康》版權所有,非授權合作媒體,禁止任何網站、媒體、論壇引用及改寫。



