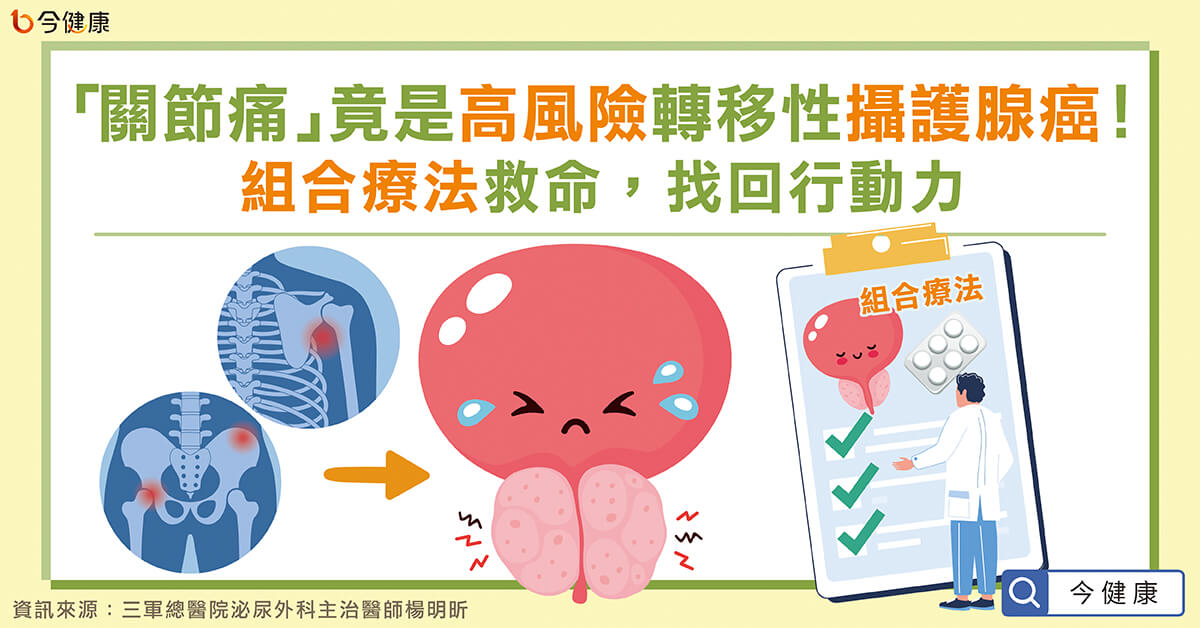
攝護腺癌長年盤據台灣男性十大癌症之列!醫師提醒,國內約有37%的攝護腺癌患者在診斷時已轉移。轉移性攝護腺癌又可分為高風險和低風險兩種,根據台灣統計,高風險轉移性攝護腺癌若未積極治療,不只死亡率是低風險者的2倍,伴隨而來的關節痛、骨頭痛等症狀,對生活品質甚大,必須積極治療。
提到攝護腺癌,多數人的第一印象,常是症狀溫和、癌細胞發展緩慢,就算沒有積極治療也能活1、20年。對此,三軍總醫院泌尿外科主治醫師楊明昕表示,「並非所有攝護腺癌都這麼溫和,仍有一群晚期攝護腺癌,可能演變成高風險轉移性攝護腺癌,且凶猛程度遠超乎你我想像!」
高風險轉移性攝護腺癌患者平均存活時間少於2年
根據國外研究發現,高風險轉移性攝護腺癌若未積極治療,平均存活時間大約在3年左右。「而台灣過去針對500多位病友,所進行的統計資料更顯示,高風險者若沒有給予恰當的治療,生存年數更可能少於2年。」楊明昕醫師分析國內外研究報告,呼籲民眾正視高風險轉移性攝護腺癌的危險性。
找出「高風險轉移性攝護腺癌」!3項符合2項要當心
楊明昕醫師指出,目前國內對於高風險轉移性攝護腺癌的定義條件,主要有3項:分別是格里森分數大於等於8分以上(滿分10分)、骨轉移位置超過4處、出現內臟轉移。若是符合上述3項其中2項,就屬於高風險轉移性攝護腺癌,千萬輕忽不得!
且這類病友除了可能出現頻尿、夜尿、漏尿等與攝護腺肥大相似的症狀外。由於癌細胞已轉移、侵犯到身體其他組織,往往還會伴隨有下肢水腫、腰痛、關節痛、骨頭痛等病症,常讓病友飽受疼痛所苦,嚴重影響生活品質。

七旬翁髖關節痛到走不動!竟是高風險轉移性攝護腺癌
楊明昕醫師分享,自己在門診就曾遇過一名70多歲的男性,前來門診就醫時,是由家屬用輪椅推進診間。原來這位男性因右側髖關節痛到沒辦法走路,剛開始以為是骨折到骨科就醫,沒想到照了X光檢查後,卻發現骨頭沒骨折。
隨後,在骨科醫師評估有異、懷疑有癌症骨轉移的可能下,轉診至泌尿科,經診斷確診罹患攝護腺癌。更令人驚訝的是,該名病友除了右側髖骨外,包含脊椎、肋骨、雙側肩胛骨和右側手臂等,已有多處骨轉移。
且抽血檢測更發現,該名病友攝護腺特異抗原(PSA)指數已高達400多、格里森分數為9分,多項指標都符合高風險性攝護腺癌標準。「照理說,這樣的情形下,病友應該已痛不欲生,但這位先生異常能忍,竟然忍到最後一刻,行走不便才就醫。」楊明昕醫師既不捨又佩服的說道。
傳統搭配新一代荷爾蒙藥物!「組合性療法」有助降低3成死亡率
所以,他第一時間便建議,該名病友採取「組合性療法」,也就是將原本傳統的荷爾蒙藥物,加上新一代的荷爾蒙治療藥物的方式來治療!楊明昕解釋,之所以推薦該名病友組合性療法來治療,是因為過去治療晚期攝護腺癌,多以傳統荷爾蒙治療,搭配打針、手術等方式為主。
但臨床實證發現,對高風險病友來說,單純使用傳統荷爾蒙療法,不但沒辦法完全控制住癌細胞。一旦發生「抗藥性」問題,患者的病情更容易因此迅速惡化,導致治療失敗。
還好,在醫療科技進步下,如今已有新一代的荷爾蒙標靶藥物可供選擇,能直接控制癌細胞的生長機轉,達到治療目的。現階段新一代的荷爾蒙藥物,主要可分為兩種抑制途徑:
(一)由上游直接抑制雄性荷爾蒙的產生,癌細胞在沒有糧食供給下,自然會凋亡。
(二)從下游抑制人體細胞和男性荷爾蒙接受體產生作用,進而阻斷男性荷爾蒙和癌細胞結合的可能。
這兩種藥物皆有健保給付,在醫師評估下選擇其一,搭配傳統荷爾蒙藥物使用,多能得到不錯的效果!楊明昕指出,根據國外臨床試驗顯示,高風險者採用傳統搭配新一代荷爾蒙治療的「組合性療法」,死亡率能大幅降低約3成,腫瘤惡化機率更能減少約5成。
而該名病患在用藥2個月後,不僅PSA指數從400多急速下降到大約5左右。該名病患再次回診,更已能自行走進診間,讓該位先生開心的直說:「我現在都不痛了。」顯著的改變也讓患者對於病程治療更有信心、更積極回診。
疫情下擔心回診有風險?視訊診療+親友協助拿藥,安心有保障
除了分享自己門診收治的案例外,楊明昕也對新冠肺炎疫情下的攝護腺癌友們溫馨喊話:「有沒有按時服藥,對於病情控制及癒後非常重要!」許多癌友常會擔心,非常時期到醫院回診,易在無形中增加染疫的風險。不過,現在大部分的醫療院所都有提供「視訊診療」服務,可以透過網路視訊方式和病友討論身體狀況。病友再請親友協助至醫院外直接領取處方籤後至藥局領藥,不需要進到醫院內部,安全性也更高。

我是廣告 請繼續往下閱讀
高風險轉移性攝護腺癌患者平均存活時間少於2年
根據國外研究發現,高風險轉移性攝護腺癌若未積極治療,平均存活時間大約在3年左右。「而台灣過去針對500多位病友,所進行的統計資料更顯示,高風險者若沒有給予恰當的治療,生存年數更可能少於2年。」楊明昕醫師分析國內外研究報告,呼籲民眾正視高風險轉移性攝護腺癌的危險性。
找出「高風險轉移性攝護腺癌」!3項符合2項要當心
楊明昕醫師指出,目前國內對於高風險轉移性攝護腺癌的定義條件,主要有3項:分別是格里森分數大於等於8分以上(滿分10分)、骨轉移位置超過4處、出現內臟轉移。若是符合上述3項其中2項,就屬於高風險轉移性攝護腺癌,千萬輕忽不得!
且這類病友除了可能出現頻尿、夜尿、漏尿等與攝護腺肥大相似的症狀外。由於癌細胞已轉移、侵犯到身體其他組織,往往還會伴隨有下肢水腫、腰痛、關節痛、骨頭痛等病症,常讓病友飽受疼痛所苦,嚴重影響生活品質。

七旬翁髖關節痛到走不動!竟是高風險轉移性攝護腺癌
楊明昕醫師分享,自己在門診就曾遇過一名70多歲的男性,前來門診就醫時,是由家屬用輪椅推進診間。原來這位男性因右側髖關節痛到沒辦法走路,剛開始以為是骨折到骨科就醫,沒想到照了X光檢查後,卻發現骨頭沒骨折。
隨後,在骨科醫師評估有異、懷疑有癌症骨轉移的可能下,轉診至泌尿科,經診斷確診罹患攝護腺癌。更令人驚訝的是,該名病友除了右側髖骨外,包含脊椎、肋骨、雙側肩胛骨和右側手臂等,已有多處骨轉移。
且抽血檢測更發現,該名病友攝護腺特異抗原(PSA)指數已高達400多、格里森分數為9分,多項指標都符合高風險性攝護腺癌標準。「照理說,這樣的情形下,病友應該已痛不欲生,但這位先生異常能忍,竟然忍到最後一刻,行走不便才就醫。」楊明昕醫師既不捨又佩服的說道。
傳統搭配新一代荷爾蒙藥物!「組合性療法」有助降低3成死亡率
所以,他第一時間便建議,該名病友採取「組合性療法」,也就是將原本傳統的荷爾蒙藥物,加上新一代的荷爾蒙治療藥物的方式來治療!楊明昕解釋,之所以推薦該名病友組合性療法來治療,是因為過去治療晚期攝護腺癌,多以傳統荷爾蒙治療,搭配打針、手術等方式為主。
但臨床實證發現,對高風險病友來說,單純使用傳統荷爾蒙療法,不但沒辦法完全控制住癌細胞。一旦發生「抗藥性」問題,患者的病情更容易因此迅速惡化,導致治療失敗。
還好,在醫療科技進步下,如今已有新一代的荷爾蒙標靶藥物可供選擇,能直接控制癌細胞的生長機轉,達到治療目的。現階段新一代的荷爾蒙藥物,主要可分為兩種抑制途徑:
(一)由上游直接抑制雄性荷爾蒙的產生,癌細胞在沒有糧食供給下,自然會凋亡。
(二)從下游抑制人體細胞和男性荷爾蒙接受體產生作用,進而阻斷男性荷爾蒙和癌細胞結合的可能。
這兩種藥物皆有健保給付,在醫師評估下選擇其一,搭配傳統荷爾蒙藥物使用,多能得到不錯的效果!楊明昕指出,根據國外臨床試驗顯示,高風險者採用傳統搭配新一代荷爾蒙治療的「組合性療法」,死亡率能大幅降低約3成,腫瘤惡化機率更能減少約5成。
而該名病患在用藥2個月後,不僅PSA指數從400多急速下降到大約5左右。該名病患再次回診,更已能自行走進診間,讓該位先生開心的直說:「我現在都不痛了。」顯著的改變也讓患者對於病程治療更有信心、更積極回診。
疫情下擔心回診有風險?視訊診療+親友協助拿藥,安心有保障
除了分享自己門診收治的案例外,楊明昕也對新冠肺炎疫情下的攝護腺癌友們溫馨喊話:「有沒有按時服藥,對於病情控制及癒後非常重要!」許多癌友常會擔心,非常時期到醫院回診,易在無形中增加染疫的風險。不過,現在大部分的醫療院所都有提供「視訊診療」服務,可以透過網路視訊方式和病友討論身體狀況。病友再請親友協助至醫院外直接領取處方籤後至藥局領藥,不需要進到醫院內部,安全性也更高。

以上新聞文字、照片屬《今健康》版權所有,非授權合作媒體,禁止任何網站、媒體、論壇引用及改寫。